妊娠高血圧症候群診断市場 規模・シェア分析 – 成長トレンドと予測 (2025年~2030年)
子癇前症診断市場レポートは、検査タイプ(血液検査、尿検査、画像検査、遺伝子/マルチプレックス/その他の新興検査)、製品(キット・試薬、機器など)、エンドユーザー(病院、診断センターなど)、テクノロジー(免疫測定法など)、検査モード(ラボベース検査など)、および地域別に分類されます。市場予測は、金額(米ドル)で提供されます。

※本ページの内容は、英文レポートの概要および目次を日本語に自動翻訳したものです。最終レポートの内容と異なる場合があります。英文レポートの詳細および購入方法につきましては、お問い合わせください。
*** 本調査レポートに関するお問い合わせ ***
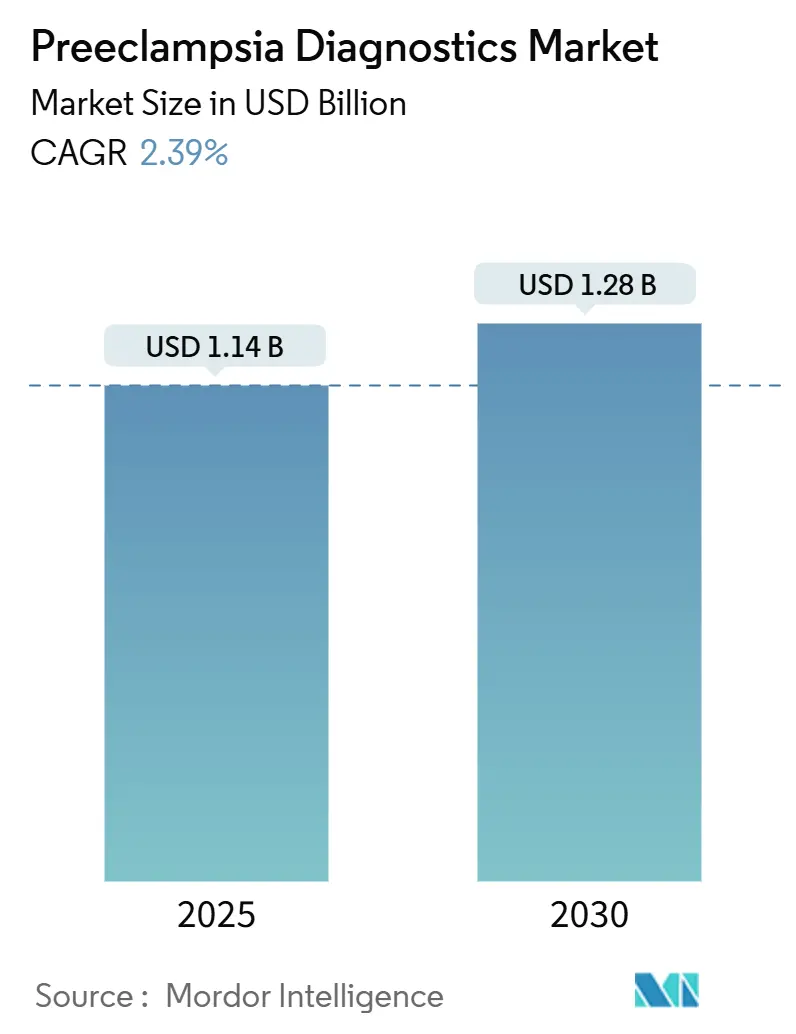
「子癇前症診断市場」に関する本レポートは、2025年から2030年までの成長トレンドと予測を詳細に分析しています。市場規模は2025年に11.4億米ドルに達し、2030年には12.8億米ドルに成長すると予測されており、予測期間中の年平均成長率(CAGR)は2.39%です。この成長は、症状に基づく評価から検証済みのバイオマーカープラットフォームへの移行によって主に牽引されています。精密検査への移行は、償還規則や規制審査が段階的に進むにつれて、急増ではなく着実な採用の増加を意味します。
sFlt-1およびPlGFを定量化する血液検査は、既存の臨床検査室のワークフローと手順に合致するため、引き続き臨床診療に情報を提供しています。同時に、AIをサポートする遺伝子パネルは、最初の妊婦健診でスクリーニングできる妊娠の対象範囲を拡大しています。地域別では北米が最大の市場であり、早期のFDA承認により主導的な地位を維持していますが、アジア太平洋地域は高齢出産が増加し、公的プログラムが定期的なスクリーニングに資金を提供しているため、最も急速に成長する市場と見込まれています。市場の競争の激しさは中程度であり、多国籍企業は規模の優位性を利用してシェアを守る一方で、ベンチャー支援の新興企業はリスク層別化を深める機械学習アルゴリズムを導入しています。
本レポートは、子癇前症診断市場に関する包括的な分析を提供しており、その市場規模、成長予測、主要な促進要因と抑制要因、技術動向、競争環境、および将来の機会について詳細に記述しています。
1. 市場概況と成長予測
子癇前症診断市場は、2025年には11.4億米ドルの規模に達すると予測されています。その後、2030年までに年平均成長率(CAGR)2.39%で成長し、12.8億米ドルに達すると見込まれています。この成長は、妊娠高血圧症候群の有病率の増加や、母子保健スクリーニングプログラムの拡大など、複数の要因によって推進されています。
2. 市場の促進要因
市場の成長を後押しする主な要因は以下の通りです。
* 妊娠高血圧症候群の有病率上昇: 妊娠中の高血圧性疾患の発生率が増加しており、早期診断の必要性が高まっています。
* 母子保健スクリーニングプログラムとガイドラインの拡大: 各国で母子保健に関するスクリーニングプログラムやガイドラインが強化され、診断検査の普及を促進しています。
* バイオマーカーベースの血液検査の急速な採用: より正確で早期の診断を可能にするバイオマーカーベースの血液検査が広く採用されています。
* OECD市場における規制承認と償還の拡大: 経済協力開発機構(OECD)加盟国において、子癇前症診断検査に対する規制承認が進み、医療費償還の対象が拡大していることが市場を活性化させています。
* AI/MLを活用したリスク予測ツールの妊婦健診への統合: 人工知能(AI)や機械学習(ML)を活用したリスク予測ツールが妊婦健診に統合され、診断の精度と効率が向上しています。
* WHOが支援する低コストsFlt-1/PIGF POC検査の低・中所得国での展開: 世界保健機関(WHO)の支援により、低・中所得国(LMICs)において、低コストのsFlt-1/PIGFポイントオブケア(POC)検査が導入され、アクセスが改善されています。
3. 市場の抑制要因
一方で、市場の成長を妨げる可能性のある要因も存在します。
* 高額な検査費用と資源の乏しい地域でのアクセス制限: 検査費用が高額であることや、資源が限られた地域でのアクセスが困難であることが、市場の拡大を制限しています。
* 単一の決定的なバイオマーカーの欠如による診断の不確実性: 子癇前症の診断には単一の決定的なバイオマーカーが存在しないため、診断の不確実性が課題となっています。
* AI駆動診断におけるデータプライバシーと法的責任のリスク: AIを活用した診断ツールの普及に伴い、データプライバシーの保護や法的責任に関するリスクが懸念されています。
* 重要なモノクローナル抗体試薬のサプライチェーンの脆弱性: 診断に必要なモノクローナル抗体試薬のサプライチェーンが脆弱であることも、市場の安定性に影響を与える可能性があります。
4. 市場セグメンテーション
本レポートでは、子癇前症診断市場を以下の多様な側面から分析しています。
4.1. テストタイプ別:
血液検査、尿検査、画像検査、遺伝子/マルチプレックス/その他の新興検査に分類されます。特に、遺伝子検査およびマルチプレックスアッセイは、妊娠初期の予測を可能にするため、年平均成長率5.89%で最も急速に成長しているセグメントです。
4.2. 製品別:
キット&試薬、機器、消耗品、ソフトウェア/AIプラットフォームが含まれます。病院が患者ごとに消耗品を再注文するため、キットおよび試薬が世界の売上高の49.28%を占め、製品収益の大部分を占めています。
4.3. エンドユーザー別:
病院、診断センター、専門母子胎児クリニック、在宅医療&遠隔妊婦健診、研究&学術機関に分けられます。
4.4. 技術別:
免疫測定法、分子診断、ポイントオブケア(POC)検査、画像技術、AI駆動分析が含まれます。
4.5. テストモード別:
ラボベース検査とポイントオブケア(POC)検査に分類されます。
4.6. 地域別:
北米、欧州、アジア太平洋、中東・アフリカ、南米の主要地域にわたって分析されています。北米は、早期のFDA承認と償還制度の整備により、市場シェアの36.57%を占める主要な地域となっています。
5. 競争環境
レポートでは、市場の集中度、市場シェア分析、および主要企業のプロファイルが提供されています。主要企業には、Abbott、F. Hoffmann-La Roche Ltd.、Siemens Healthineers AG、Thermo Fisher Scientific Inc.などが含まれ、各社のグローバル概要、市場レベルの概要、主要セグメント、財務情報、戦略的情報、製品とサービス、および最近の動向が詳述されています。
6. 市場機会と将来展望
本レポートは、市場における未開拓の領域(ホワイトスペース)や満たされていないニーズの評価を通じて、将来の市場機会についても分析しています。
7. レポートが回答する主要な質問
本レポートは、子癇前症診断市場に関する以下の重要な質問に回答しています。
* 子癇前症診断市場の現在の価値はどのくらいですか?
→ 2025年の市場規模は11.4億米ドルです。
* この分野はどのくらいの速さで成長すると予想されますか?
→ 市場は2.39%のCAGRで拡大し、2030年までに12.8億米ドルに達すると予測されています。
* バイオマーカー検査の採用をリードしている地域はどこですか?
→ 北米は、早期のFDA承認と償還制度により、市場シェアの36.57%を占めています。
* どのテストタイプが最も急速にシェアを拡大していますか?
→ 遺伝子検査およびマルチプレックスアッセイは、妊娠初期の予測を可能にするため、5.89%のCAGRで最も速く成長しています。
* なぜキットと試薬が製品収益を支配しているのですか?
→ 病院が患者ごとに消耗品を再注文するため、キットと試薬が世界の売上高の49.28%を占めています。
* 低所得国での普及を妨げている要因は何ですか?
→ 検査あたりのコストが高く、コールドチェーン物流が課題であるため、疾患負担が大きいにもかかわらずアクセスが制限されています。
このレポートは、子癇前症診断市場の現状と将来の動向を理解するための貴重な情報源となるでしょう。

1. はじめに
- 1.1 調査の前提と市場の定義
- 1.2 調査範囲
2. 調査方法
3. エグゼクティブサマリー
4. 市場概況
- 4.1 市場概要
-
4.2 市場の推進要因
- 4.2.1 妊娠高血圧症候群の有病率の上昇
- 4.2.2 母子保健スクリーニングプログラム&ガイドラインの拡大
- 4.2.3 バイオマーカーベースの血液検査の急速な採用
- 4.2.4 OECD市場における規制承認&償還の拡大
- 4.2.5 産前ケアに統合されたAI/ML対応のリスク予測ツール
- 4.2.6 WHOが支援するLMICにおける低コストsFlt-1/PIGF POC検査の展開
-
4.3 市場の阻害要因
- 4.3.1 高い検査費用&資源の乏しい環境での限られたアクセス
- 4.3.2 単一の決定的なバイオマーカーの欠如 → 診断の不確実性
- 4.3.3 AI駆動型診断によるデータプライバシー&責任のリスク
- 4.3.4 重要なモノクローナル抗体試薬の脆弱なサプライチェーン
- 4.4 サプライチェーン分析
- 4.5 規制環境
- 4.6 テクノロジーの展望
-
4.7 ポーターの5つの力分析
- 4.7.1 供給者の交渉力
- 4.7.2 買い手の交渉力
- 4.7.3 新規参入の脅威
- 4.7.4 代替品の脅威
- 4.7.5 競争の激しさ
5. 市場規模と成長予測(金額-米ドル)
-
5.1 検査タイプ別
- 5.1.1 血液検査
- 5.1.2 尿検査
- 5.1.3 画像検査
- 5.1.4 遺伝子検査 / マルチプレックス検査 / その他の新興検査
-
5.2 製品別
- 5.2.1 キット&試薬
- 5.2.2 機器
- 5.2.3 消耗品
- 5.2.4 ソフトウェア / AIプラットフォーム
-
5.3 エンドユーザー別
- 5.3.1 病院
- 5.3.2 診断センター
- 5.3.3 専門母子クリニック
- 5.3.4 在宅医療&遠隔出生前診断
- 5.3.5 研究・学術機関
-
5.4 技術別
- 5.4.1 免疫測定法
- 5.4.2 分子診断
- 5.4.3 臨床現場即時検査 (POCT)
- 5.4.4 画像診断技術
- 5.4.5 AI駆動型分析
-
5.5 検査方法別
- 5.5.1 臨床検査室検査
- 5.5.2 臨床現場即時検査 (POCT)
-
5.6 地域別
- 5.6.1 北米
- 5.6.1.1 米国
- 5.6.1.2 カナダ
- 5.6.1.3 メキシコ
- 5.6.2 欧州
- 5.6.2.1 ドイツ
- 5.6.2.2 英国
- 5.6.2.3 フランス
- 5.6.2.4 イタリア
- 5.6.2.5 スペイン
- 5.6.2.6 その他の欧州
- 5.6.3 アジア太平洋
- 5.6.3.1 中国
- 5.6.3.2 日本
- 5.6.3.3 インド
- 5.6.3.4 オーストラリア
- 5.6.3.5 韓国
- 5.6.3.6 その他のアジア太平洋
- 5.6.4 中東およびアフリカ
- 5.6.4.1 GCC
- 5.6.4.2 南アフリカ
- 5.6.4.3 その他の中東およびアフリカ
- 5.6.5 南米
- 5.6.5.1 ブラジル
- 5.6.5.2 アルゼンチン
- 5.6.5.3 その他の南米
6. 競合情勢
- 6.1 市場集中度
- 6.2 市場シェア分析
-
6.3 企業プロファイル(グローバルレベルの概要、市場レベルの概要、主要セグメント、利用可能な財務情報、戦略情報、主要企業の市場ランク/シェア、製品とサービス、および最近の動向を含む)
- 6.3.1 アボット
- 6.3.2 アジレント・テクノロジー
- 6.3.3 ベクトン・ディッキンソン&カンパニー(BD)
- 6.3.4 バイオ・ラッド・ラボラトリーズ
- 6.3.5 クリエイティブ・ダイアグノスティクス
- 6.3.6 ダナハー
- 6.3.7 ディアベトオミクス
- 6.3.8 DRGインスツルメンツGmbH
- 6.3.9 F. ホフマン・ラ・ロシュ
- 6.3.10 GEヘルスケア・テクノロジーズ
- 6.3.11 イルミナ
- 6.3.12 メタボロミック・ダイアグノスティクス
- 6.3.13 MOMMダイアグノスティクスAG
- 6.3.14 キアゲンN.V.
- 6.3.15 クエスト・ダイアグノスティクス
- 6.3.16 クイデルオーソ・コーポレーション
- 6.3.17 レブビティ
- 6.3.18 ランドックス・ラボラトリーズ
- 6.3.19 セラ・プログノスティクス
- 6.3.20 シーメンス・ヘルシニアーズAG
- 6.3.21 サーモフィッシャーサイエンティフィック
7. 市場機会 & 将来展望
*** 本調査レポートに関するお問い合わせ ***

妊娠高血圧症候群診断について、包括的な視点からご説明いたします。
妊娠高血圧症候群診断とは、妊娠中に発症する高血圧を主徴とする病態を正確に特定し、その重症度や種類を評価する医療行為を指します。具体的には、妊娠20週以降に初めて高血圧を発症するか、または妊娠前から高血圧が存在する方が妊娠中に高血圧が悪化し、それに伴い蛋白尿や他の臓器障害を合併する状態を診断することです。この診断は、母体と胎児の健康を守り、適切な管理や治療へと繋げるための極めて重要なステップとなります。診断基準としては、収縮期血圧が140mmHg以上または拡張期血圧が90mmHg以上であること、そして蛋白尿の有無や、肝機能障害、腎機能障害、神経症状、血液凝固異常などの臓器障害の有無を総合的に評価します。早期かつ正確な診断は、子癇やHELLP症候群といった重篤な合併症の予防に直結するため、定期的な妊婦健診における血圧測定や尿検査が欠かせません。
妊娠高血圧症候群は、その病態によっていくつかの種類に分類されます。日本産科婦人科学会の分類では、主に「妊娠高血圧症」「妊娠高血圧腎症」「加重型妊娠高血圧腎症」「高血圧合併妊娠」の四つに分けられます。妊娠高血圧症は、妊娠20週以降に高血圧のみを発症し、蛋白尿や臓器障害を伴わない場合を指します。一方、妊娠高血圧腎症は、高血圧に加えて蛋白尿を伴う場合であり、重症度によって軽症と重症に分類されます。重症妊娠高血圧腎症は、血圧がさらに高値であるか、蛋白尿が高度であるか、あるいは臓器障害を伴う場合に診断され、母体と胎児にとって特にリスクが高い状態です。加重型妊娠高血圧腎症は、妊娠前から高血圧がある方が妊娠中に蛋白尿を合併するか、既存の高血圧が悪化する場合を指します。高血圧合併妊娠は、妊娠前から高血圧が存在するものの、妊娠中に蛋白尿や臓器障害を伴わない場合を指し、これらも厳重な管理が必要です。これらの分類は、病態の進行度や予後を予測し、個々の患者さんに最適な治療方針を決定するために不可欠です。
妊娠高血圧症候群診断の「用途」は多岐にわたります。最も重要なのは、母体と胎児の生命と健康を守るためのリスク評価と管理計画の策定です。診断が確定すれば、降圧薬の投与、入院による安静、厳重なモニタリング(血圧、尿量、胎児心拍、胎児発育など)、そして必要に応じて分娩時期の決定といった介入が可能になります。早期診断は、子癇(けいれん発作)、脳出血、常位胎盤早期剥離、HELLP症候群(溶血、肝酵素上昇、血小板減少)といった母体側の重篤な合併症を予防し、また胎児発育不全、早産、胎児機能不全、胎児死亡といった胎児側のリスクを軽減するために不可欠です。さらに、妊娠高血圧症候群を経験した女性は、将来的に心血管疾患(高血圧、虚血性心疾患、脳卒中など)のリスクが高まることが知られており、診断は分娩後の長期的な健康管理や生活習慣指導にも繋がります。このように、診断は単なる病名の特定に留まらず、妊娠期間中から分娩後、さらには将来にわたる包括的な医療ケアの基盤となります。
妊娠高血圧症候群診断には、様々な「関連技術」が用いられます。最も基本的なのは、正確な「血圧測定」です。自動血圧計を用いた定期的測定に加え、必要に応じて24時間自由行動下血圧測定(ABPM)が行われ、日中の血圧変動を詳細に把握します。次に重要なのが「尿検査」で、尿蛋白定性・定量検査や尿蛋白/クレアチニン比の測定により、蛋白尿の有無や程度を評価します。さらに、「血液検査」では、肝機能(AST, ALT, LDH)、腎機能(クレアチニン、尿酸)、血小板数、凝固系(PT, APTT, FDP, Dダイマー)などを測定し、臓器障害の有無や重症度を評価します。胎児の状態を評価するためには、「超音波検査」が不可欠であり、胎児発育の評価、羊水量、胎盤機能、臍帯動脈や中大脳動脈のドプラ血流測定などが行われます。重症例や合併症が疑われる場合には、心電図や眼底検査も実施されることがあります。近年では、早期予測や重症度評価に役立つ「バイオマーカー」の研究が進んでおり、血管新生関連因子であるsFlt-1(可溶性fms様チロシンキナーゼ-1)とPlGF(胎盤成長因子)の比率などが、診断補助や予後予測に活用され始めています。
妊娠高血圧症候群診断の「市場背景」は、その有病率と医療経済的影響の大きさから注目されています。妊娠高血圧症候群は全妊娠の数パーセントに発症するとされ、特に日本では高齢妊娠の増加に伴い、その発症リスクも高まっています。診断の課題としては、初期症状が非特異的であること、また急激に重症化するケースがあるため、早期発見と適切なタイミングでの介入が難しい点が挙げられます。診断が遅れると、母体と胎児の合併症リスクが高まり、入院期間の延長や集中治療室での管理が必要となるなど、医療費の増加に直結します。このため、日本産科婦人科学会をはじめとする関連学会は、定期的に診断・管理ガイドラインを改訂し、医療従事者への普及に努めています。基本的な血圧測定や尿検査は広く普及していますが、前述のsFlt-1/PlGF比のような先進的なバイオマーカー検査は、まだ全ての医療機関で日常的に行われているわけではなく、その導入にはコストや専門知識の課題も存在します。しかし、診断技術の進歩は、より安全な妊娠・出産を実現するための重要な要素として、医療現場からの強いニーズがあります。
妊娠高血圧症候群診断の「将来展望」は、技術革新と個別化医療の進展により、大きく変化していくと期待されています。最も期待されるのは、「早期予測・診断」の精度向上です。現在研究が進められている新規バイオマーカー(例えば、マイクロRNAやエクソソームなど)や、AI(人工知能)を用いたリスク予測モデルの開発により、症状が現れる前の段階で高リスク妊婦を特定し、予防的介入を開始できるようになる可能性があります。これにより、重症化を未然に防ぎ、母体と胎児の予後を大幅に改善できるでしょう。また、「ウェアラブルデバイス」の普及により、妊婦自身が自宅で継続的に血圧やその他のバイタルサインをモニタリングし、異常があれば速やかに医療機関と連携する「遠隔医療」の発展も期待されます。これにより、妊婦の負担軽減と、よりきめ細やかな管理が可能になります。さらに、診断アルゴリズムの進化により、より正確で効率的な診断フローが確立され、医療従事者の負担軽減にも繋がるでしょう。国際的な連携による大規模研究を通じて、診断基準のさらなる統一化や、人種・地域差を考慮した個別化された診断・治療戦略の確立も進むと考えられます。これらの進歩は、妊娠高血圧症候群による合併症を減らし、全ての妊婦が安心して出産を迎えられる社会の実現に貢献するものです。